Wenn die Cornea schmilzt,
öffnen sich neue Wege
Fall des Monats Juni
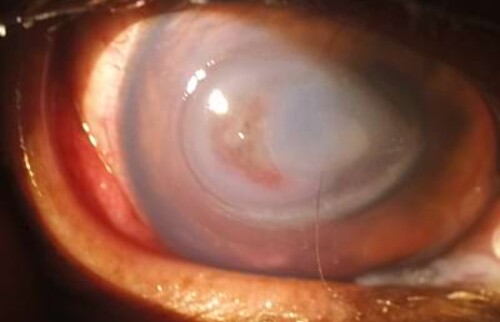
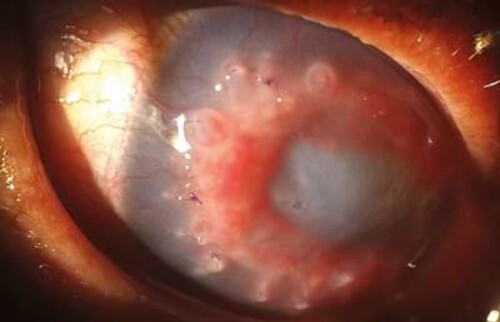
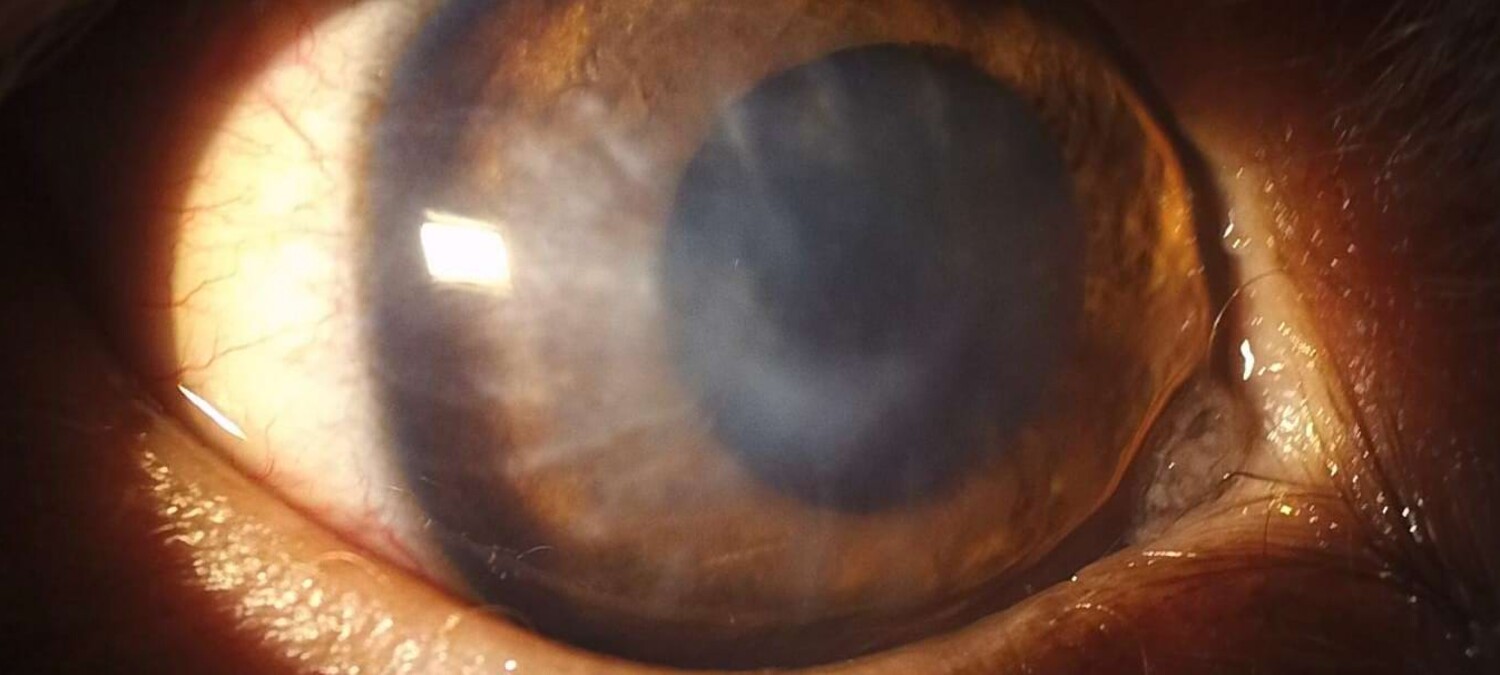
Willy, ein 7,5 Jahre alter Bolonka Zwetna Rüde, wurde uns mit Augenproblemen überwiesen und wurde in der Notfallsprechstunde vorstellig. Seine Besitzerin holte ihn aus der Hundepension ab, wo es vor zwei Tagen vermutlich bei einer kleinen Auseinandersetzung mit einem anderen Hund zu Problemen kam. Momentan kneift Willy das Auge zu und versucht immer wieder, daran zu reiben. Bei der klinischen Untersuchung liegen seine Vitalparameter im Normbereich. Eine eingehende Untersuchung des Auges zeigt einen hochgradigen Blepharospasmus, gerötete Augenlider, sowie mukösen und gelblichen Augenausfluss. Die Konjunktiven sind gerötet und die Hornhaut ist im Bereich des weitreichenden Defekts hochgradig eingetrübt. Der Hornhautdefekt erstreckt sich auf ca. 5mm mit einem zentralen, sichelartigen Anteil, an dem Schleim angelagert ist. Der Schleim war in der initialen Untersuchung nicht wegzuspülen. Umgebend ist die Hornhaut gelblich verfärbt und aufgeweicht. Temporal liegt bereits eine beginnende Neovaskularisation der Cornea vor. Die Vorderkammer ist frei, die Uvea ist geringgradig gerötet und geschwollen und es liegt eine geringgradige Miosis vor. Der Seidel-Test ist negativ und der intraokulare Druck (IOP, intraocular pressure) liegt bei 5 mmHg.
Diagnose: Descemetocele mit Anteilen einer melting cornea
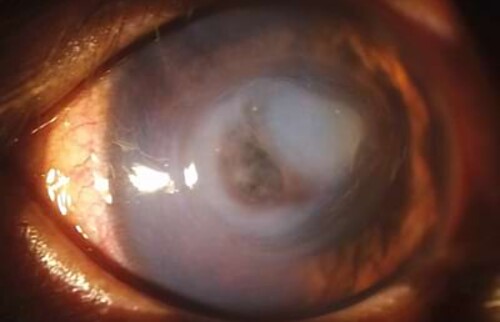
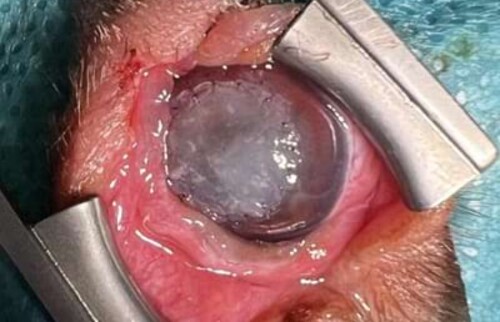
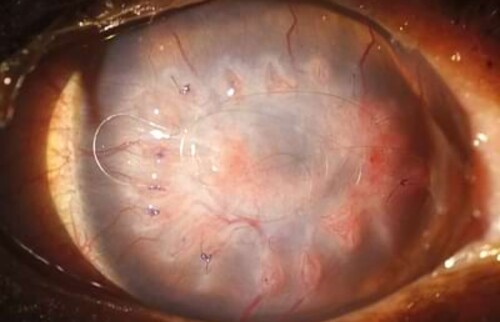
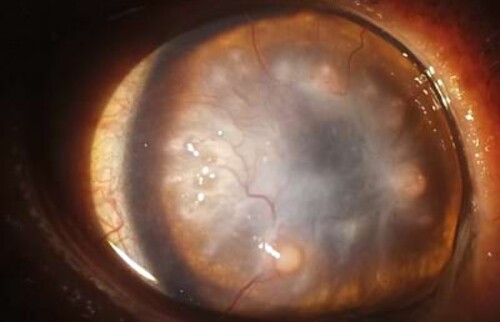
Willys Besitzerin möchte, dass das Auge erhaltend therapiert wird und ist bereit, die Behandlung bis zur geplanten Operation mit verschiedenen Augentropfen im Abstand von zwei Stunden durchzuführen. Ziel der initialen Behandlung ist, die Infektion weitestgehend zurückzudrängen, so dass optimale Bedingungen für die Hornhautversorgung bestehen. Bei den Kontrolluntersuchungen regeneriert die Hornhaut bereits, aber im zentralen Bereich zeigt sich nach Regression des hochgradigen initialen Hornhautödems die Bildung einer Descemetozele. Am Tag der Operation wird Willy in Seitenlage gelagert, eine laterale Kanthotomie wird zur Erleichterung des Zugangs durchgeführt und das OP-Mikroskop findet Einsatz. Da in Willys Fall ein Bindehautflap zu einer langfristigen Visuseinschränkung geführt hätte und für eine CCT (corneo-conjunktivale Transposition) nicht genügend gesunde Hornhaut zur Verfügung steht, wird ein Ersatzgewebe genutzt. Der lytische Bereich der Hornhaut wird mittels Keratektomie entfernt und mit einem Vetrix® BioSIS Multilayer abgedeckt. Zum Abschluss erfolgt eine Tarsorrhaphie zum Schutz der Hornhaut und um das Fremdkörpergefühl durch die Hornhautfäden zu reduzieren.
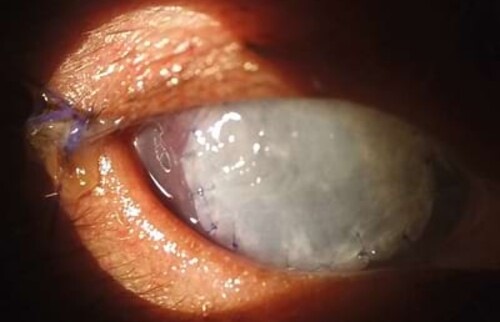
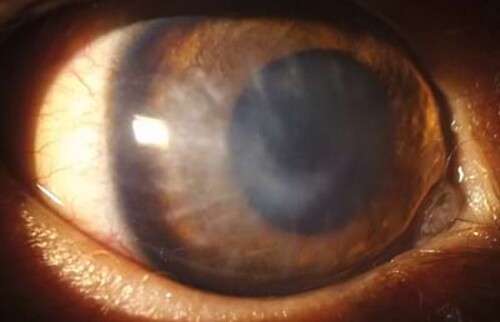
Sieben Wochen nach der Operation hat Willy wieder den Durchblick auf beiden Augen – und ist endlich befreit vom Halskragen.
Zusammenfassung
Die Melting Cornea, auch als Kollagenase-Ulcus bekannt, ist ein ophthalmologischer Notfall bei Hunden und Katzen. Es handelt sich um eine sehr rasch fortschreitende Erkrankung der Hornhaut, bei der kollagenabbauende Enzyme (Proteasen und Kollagenasen)-oft durch Infektionen v.a. mit Pseudomonas spp.-die Hornhautstruktur zersetzen. Dies führt zu einem schmelzenden Aussehen der Cornea mit trüber, weicher verflüssigter Hornhaut und erhöhtem Perforationsrisiko. Unterschiedliche Ursachen können zur Entwicklung dieser Erkrankung führen. Oftmals ist die Hornhaut bereits durch Vorerkrankungen geschädigt und dies führt zur Infektion.
Prädisponierende Faktoren sind zum Beispiel Störungen im Tränenfilm wie bei einer Keratokonjunktivitis sicca, Hornhautverletzungen (wie in Willys Fall) oder auch immunmediierte Erkrankungen wie die immunmediierte Herpesviruskeratitis der Katze. Ein Kollagenase Ulcus ist durch starke Schmerzen mit Blepharospasmus und deutlichen Entzündungsanzeichen wie gerötete und geschwollene Konjunktiven und gelbem, mukösen Augenausfluss gekennzeichnet. Die Hornhaut weist eine weiße, weiche Vorwölbung auf, die unterschiedlich prominent sein kann. Eine Progression kann innerhalb einer Stunde mit Perforation entstehen, wenn nicht rasch eingeschritten wird. Die Therapie besteht fallabhängig v.a. in der lokalen Gabe von Antikollagenasen (EDTA, Acetylcystein) sowie eines Antibiotikums in kurzen Zeitabständen von 1-2 Stunden. Zudem kann Doxycyclin oral verabreicht werden, um die Matrix-Metallopreoteinasen im Tränenfilm zu reduzieren. In einigen Fällen muss eine chirurgische Intervention stattfinden, um das lytische Gewebe zu entfernen. Bei drohender Perforation wird je nach Fall ein Ersatzgewebe aufgenäht oder ein Bindehautflap als Versorgung gewählt.
Unabhängig von der Therapie ist ein Halskragen zum Schutz des Auges stets Pflicht. Medikamentengaben sollten ohne Zwangsmaßnahmen durchgeführt werden, um den intraokularen Druck möglichst niedrig zu halten. Damit wird die Perforationsgefahr etwas reduziert.
Fazit
Die Melting Cornea ist eine schwerwiegende Augenerkrankung, diezügig behandelt werden muss, um eine Perforation zu vermeiden. Eine frühzeitige Diagnose und eine individuelle Therapie sind entscheidend, um die Sehkraft zu erhalten und Komplikationen zu minimieren.